扫一扫 添加小助手
服务热线
13818320332
扫一扫 关注我们
 引言
引言
今天,微创手术与无创手术不断替代开放手术,影像已成为手术不可或缺的手段,数字化、网络化、智能化不断赋能手术室,日间手术迅速崛起。什么是推动手术室发展的根本动力?手术室标准如何适应这种发展趋势?手术环境控制又有什么新要求?手术室与影像室又会如何结合?又应如何降低造价与运行能耗?发人深省!对此,美国医院设施指南协会(Facilities Guidelines Institute,FGI)编制2018年版“医疗护理机构设计和建设指南”以“医院设计和建设指南”,“门诊设施设计和建设指南”和“住宅建筑卫生,护理和辅助设施设计和建设指南”三个独立的文件颁布(以下简称2018版《指南》)。2018版《指南》给了我们许多启迪,值得我们深思。尽管文献[1]已及时做了介绍。为了能引起对手术室的一些新论述的重视,本文再次从这一角度进行深入解读。
1
手术环境控制与建设标准的推动力
19世纪40年代形成的现代外科手术,其宗旨就是使患者受到最小伤害,安全、有效地切除病灶或修复身体上的缺损,以恢复或改善身体的功能。100多年来,手术技术、麻醉技术与感染控制技术的一次又一次的进步不断地推动着手术的发展,同时推动着手术室模式沿革,推动着手术室建设、甚至改变了管理与运营的形式。在这基础上也形成了手术室的建设标准与规范。
过去传统的手术称之为解剖型手术或开放手术(Open surgery),是指任何需要外科切口(Surgical incision)的手术,而切口大小必须足以让医师进行手术。在体内组织和构造暴露于空气的情况下,外科医师可以亲眼直接目视或搭配放大镜或显微镜用亲手来执行手术。比如许多心脏外科和神经外科手术。
真正被称为人类外科领域中跨世纪的革命应是微创手术(minimally invasive surgery, MIS),目前微创技术主要包含腔镜技术和介入技术。体现了高科技与现代外科学有机结合,如果说它是外科发展史上一座新的里程碑也不为过。未来治疗学发展的最终目标为无创伤方法替代有创伤方法,小创伤替代大创伤的方法。可见微创外科代表着未来手术的发展方向。
微创手术不同于开放手术,手术人员无法亲眼所见,亲手所为,需要为更多的装备、系统与信息提供一个高效率、高安全性的交融平台。如
1) 医学影像管理系统,通过统一的控制界面,方便手术人员获取各种信息,实时调用高清腔镜影像、手术视野摄像、生命体征监护信息、术中X线影像、术中超声影像、手术显微镜影像、PACS/HIS/LIS系统、手术导航系统等。
2) 手术室存储系统,能够对术中各种信息进行记录,包括各路高清影像的采集、存储、刻录和高清视频流媒体的输出,与电子病历系统的结合。
3) 手术室控制系统,对室内各种设备与系统的控制整合,包括手术环境的系统控制。
4) 手术室示教系统,要求高清视频信号,能满足临床教学、手术视教和远程医疗的需要。
这些就需要手术室数字化、网络化。正是实体手术室的需求使得数字集成手术室(Digital integrated operating room)应运而生,国内给与高、大、上的译名为“数字一体化手术室”。
对于高难度、复杂的手术,为了将介入治疗和外科手术室整合或真正融合在一起,需要将DSA、CT或MRI等大型诊断设备引入手术室,在手术过程无缝转接,优化手术流程、改善治疗效果、提高诊疗效率。这样又诞生了一种新的手术形式——即在实时影像学的引导下,采用介入技术与传统外科技术联合治疗,称之为复合手术室(Hybrid operating room)。同样,由于复合手术室需求,发展出一整套集成数字化、网络化的整体手术室和手术导航平台, 能够将实时DSA、MRI或CT 影像更新到外科导航系统中,关联患者信息, 并通过大屏幕实时显示,为术者提供最佳手术路径及术中影像的动态变化的系统。
微创手术在临床应用中暴露出一些不足:(1)经固定的通道器械操作限制了医生的活动度和手的灵巧性;(2)二维图像使外科医生失去了视觉的深度感和对术野直观平稳控制力;(3)手眼间协调性差,使得精细的解剖和吻合变得困难;(4)触觉的减弱和手的不自主阵颤、易疲劳增加了操作的困难等。
为此又开发了一种新的手术形式——机器人辅助(Robotic-Assisted)手术系统。即用机器人有效辅助医生进行手术定位和手术操作,提高临床手术的精确性、灵活性和稳定性。机器人辅助手术使得微创外科的发展又进入了一个新时代。极大地拓展了传统的腹腔镜微创外科,扩展到外科领域的各个分支。
机器人辅助手术发展对手术室的数字化、网络化,甚至智能化提出了更高要求。整个手术过程完全建立在计算机辅助技术的基础上,使手术医生能够高效率、高精度、三维立体地了解疾病的分布、形态、结构,从而科学判断手术指征,制定最佳手术方案,最大程度减少手术创伤,避免神经损伤,尽快恢复机体功能。并体现出在虚拟手术仿真系统、术中导航系统、术中监测系统、手术机器人辅助等方面的独特优势。
近期无创手术也得到了极大的发展,这又是一次技术革命。如超声波聚焦刀,是“高强度聚焦超声波肿瘤治疗系统”(High-intensity focused ultrasound,HIFU)。在磁共振MRI引导下识别肌瘤,并实时反馈聚焦超声定位和治疗肌瘤时的温度和组织变化。高强度聚焦超声波在聚焦点产生热量,对肌瘤组织进行消融。超声波可穿透皮肤抵达肌瘤组织,没有任何创口,实现完全无创的手术。称之为磁共振引导聚焦超声术(MRgFUS)。经自然腔道的内窥镜手术,以其无创实现了从诊断到治疗、从腔内到腔外的突破,成功替代了部分传统外科手术。如将肠镜送到盲肠并找到病变部位,在内镜下用专用电切刀逐渐将阑尾根部从盲肠壁切断,成功施行了阑尾无创切除术。将来的“无创化”手术可能会基于纳米机器人,这也许又会引发一次手术技术革命,又一次推动了数字化、网络化、智能化的发展。
2
手术室分级指标与建设标准
原有的手术室建设标准以开放手术为主,划分手术室级别的标志性的指标是手术切口的位置、大小、深度、手术时间、风险程度等因素,发展出不同级别手术室。目前世界各国的医院建设标准均基于此。如将进行关节置换手术、器官移植手术及脑外科、心脏外科和眼科等无菌手术为Ⅰ级手术室,将进行胸外科、整形外科、泌尿外科、肝胆胰外科、骨外科和普通外科中的一类切口无菌手术为Ⅱ级手术室,将进行普通外科(除去一类切口手术)、妇产科等手术为Ⅲ级手术室;将实施肛肠外科及污染类等手术为Ⅳ手术室[2]。
我们所称的微创手术是minimally invasive surgery的通俗、形象译文,在我国被广泛使用。英文的原意是对某特定的手术而言是“最小的侵入性操作”。因此,微创技术并不一定微创。微创也是创伤,相对而言该创伤可能较小,也有感染风险。若使用不当,微创手术的并发症远高于传统手术。可见用“微创(minimally invasive)”来描述手术并不合适,还是采用“侵入(invasive)”较为合适。
如今是开放手术、微创手术与无创手术共存的时代,不再是开放手术占统治地位了,必须用新的方式为外科操作来分类。美国FGI首次提出用“外科操作侵入方式与深度”来定义外科操作的不同类别,值得我们借鉴。
首先要理解外科侵入性操作(Invasive procedures)的涵义。按美国FGI的2018版《指南》的定义:在无菌外科手术领域中执行并穿透患者身体保护表面(例如皮下组织,粘膜,角膜)的过程。侵入性操作可能属于以下一种或多种:
1) 需要进入或打开无菌体腔(例如,颅骨,胸部,腹部,骨盆,关节腔);
2) 涉及留置的插入的异物;
3) 包括超过全身的20%的烧伤的切除和植皮;
4) 并非以开放手术开始,但是有公认的可衡量的风险,需要转换为开放手术。
外科侵入性操作似乎与我们平时理解的手术意思相近,其中第4点值得我们重视。微创手术也是有风险,不同类型微创手术有不同的可衡量的风险。对于可衡量风险大的微创手术就需要在开放手术室内进行,一旦失败或出现并发症就要立即转换开放手术。这就是为什么大多复合手术室需要配置I级洁净手术室设施的缘由。
与外科侵入性操作相反的是“非侵入性操作(Non-invasive procedures)”。进行非侵入性操作的场所,如检查或治疗室(Exam or treatment room),似乎无创的操作过程对室内环境控制要求不高,但要注意如用腔镜技术经自然腔道的未确诊或治疗的消化道、呼吸道、生殖道、泌尿道等症状与疾病的场所,还是有一定的要求。尤其是支气管镜检查室,不但要求采用全新风直流系统,还要求负压控制。
介于这两者之间的是经皮外科操作(percutaneous procedures)。所谓经皮手术是指皮肤被穿刺或切口穿透的操作,该切口不会比皮肤或皮下空间更深,并且可能涉及引入导线和导管和/或插入留置的异物(临时或永久性),如植入支架、临时下腔静脉(IVC)滤器、主动脉瓣等,对患者可以实施有意识的,最小的,或者局部麻醉。进行经皮外科操作的场所称为操作室(Procedure room)。Procedure room在我国尚未正式译文,本文以“外科操作室”行文。
手术室建设标准应该是确定不同类别的外科操作的合适医疗环境,为规范医院手术部设计、施工和验收,提高医院洁净手术部医疗环境控制能力,以满足医疗服务功能与感染风险控制需要。为此,外科操作的侵入方式与深度也成为了手术室分级的最合适的、标志性的指标。如果以侵入方式与深度作为外科操作的分级指标,就将3类不同的临床科室,检查、治疗室,操作室和手术室统一起来。这将会引起手术室建设标准或规范的根本性的改变!下面以这个角度再来介绍美国2018版《指南》的外科操作。
3
2018版《指南》的外科操作分类及要求
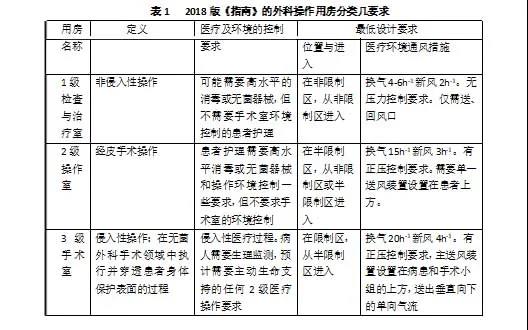
综上所述,在开放手术、微创手术与无创手术共存的时代,美国2018版《指南》跳出了原“开放手术”的狭隘范围,采用“侵入方式与深度”来定义外科操作的类别(见表1),一共分为3级。根据不同类别的外科操作要求,确定合适的医疗环境控制。
1级用房(见图1). 检查与治疗室(Exam or treatment room)进行非侵入性操作(Non-invasive procedures)。用于患者咨询,检查以及各种无创治疗和操作。护理人员和患者之间存在身体接触。如抽血,注射/注射,轻微割伤和扭伤(包括伤口包裹),缝线和石膏,轻微皮肤病学操作(包括去除皮肤标签),PICC(经皮插入的中央导管)导线的放置或去除,以及针头活检。一般只需要4h-1换气。如用于未确诊的消化道症状,呼吸道症状或皮肤症状的患者使用的检查室,则需要6h-1换气,其中2h-1新风,无压力控制要求。仅需送、回风口。要求室内饰面可擦洗和消毒。
2级用房(见图2). 操作室(Procedure room)进行经皮操作(percutaneous procedures)。为原《指南》的A级手术室,或可称为一般手术室。所谓经皮手术是指皮肤被穿刺或切口穿透的操作,该切口不超过比皮肤或皮下空间,且可能涉及引入导线和导管和/或插入留置的异物(临时或永久性),如植入支架、临时下腔静脉(IVC)滤器、主动脉瓣等,对患者可以实施有意识的,最小的,或者局部麻醉。可以再分为有麻醉管理与没有麻醉管理的两类操作室。操作室需要15h-1换气,其中3h-1新风换气,有正压控制要求。需要单一送风装置设置在患者上方。要求室内饰面可擦洗,没有缝隙和裂缝。
3级用房(见图3). 手术室(Operating room)为原《指南》的C级与B级手术室。是进行侵入性操作(invasive procedures)场所,如需要进入或打开无菌体腔;插入内植的异物;切除和移植覆盖烧伤者全身20%以上面积的皮肤;或在需要时由医生决定转换到一个开放的手术。由于侵入性操作会使患者身体原封闭的部分暴露于病原体(引起感染的物质)的潜在入侵之下,会增加感染的风险,要求处于严格的无菌环境中。手术室需要20h-1换气,其中4h-1新风换气。要求主送风装置集中设置在病患和手术小组的上方,送出垂直向下的单向气流。主送风装置的送风面每一边应均比手术台面至少多 305 mm。并要求在手术部内进行有序的梯度压差控制。要求室内饰面是整体的,可擦洗,没有缝隙和裂缝。
《指南》在手术部内定义了限制区和半限制区。类似于我国GB50333-2013《医院洁净手术部建筑技术规范》规定的洁净区与非洁净区。限制区是在手术部里半限制区域内的指定区域,手术室应位于限制区,只能通过半限制区进入。进出受限主要是为了支持高级别的无菌控制,而不一定出于安全目的。限制区内的人流仅限于授权人员和患者。限制区内的人员必须穿外科服装并遮盖头部和面部毛发。需要打开无菌物品时或刷手的人员可能在场,需要戴口罩。操作室可以设置在半限制区,可以从半限制区或非限制区直接进入。检查与治疗室与麻醉后监护病房(PACUs)则位于非限制区。手术部要求设置更衣室或休息室,不规定一定要直接通向限制区。
像其他标准或规范一样,《指南》只是提供设计和建造新建或改建的医疗护理设施的最低共识要求。因此手术室不再分为原《指南》的C级与B级手术室。《指南》建议医疗护理机构的设计参数要高于规定的最低要求值,以满足临床或工作人员对安全、有效的医疗环境控制的需求。但没有规定要求高出最低要求的冗余量,德国DIN1946-4-20018推荐设计冗余度为1.1。《指南》指出这些最低要求值仅仅供政府职能部门与权威机构对医疗护理机构功能的认定基准,而非最佳设计值。
至于高于《指南》的最低要求的技术文本,FGI计划从2018年开始出版了一系列出版物,以白皮书,论文,案例研究,咨询意见,报告清单等形式出版。被称为“高于基准Beyond Fundamentals”的出版物(即高于指南最低要求的文本),旨在支持和扩展《指南》中公布的最低设计要求,如复合手术室等。这是一种新的思路,满足不同的设计要求。
4
2018版《指南》对手术室内功能区的设置要求
至于2018版《指南》提出了麻醉区设置要求。首先要明确尽管静注麻醉现在使用越来越普遍,但是无论在检查室,外科操作室还是手术室中都有可能使用气体麻醉。在外科操作前,要依据侵入性水平,患者敏感度和类型的预测,来决定是否使用麻醉或采用哪种麻醉方式。有的患者可能需要吸入麻醉剂以克服焦虑或在整个过程中保持静卧不动。在采用吸入麻醉剂时,必须在设计中计划容纳该设备使用的空间。2018年 卫生指南修订委员会(Health Guidelines Revision Committee,HGRC)制定了麻醉工作区的最低规划要求。这是基于HGRC的多学科团队研究的在手术过程中安全设置麻醉设备和进行吸入麻醉所需的最小空间(区域),包括在真实手术室中模拟手术病例。同时还必须遵守美国国家消防协会的NFPA 99,《医疗设施守则》和ANSI / ASHRAE / ASHE标准170《医疗设施通风》中的相关要求。
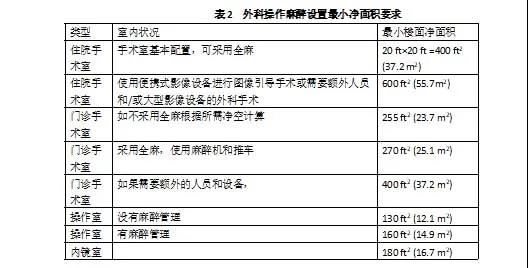
手术室依然是医院建设标准的重点。2018版《指南》只规定了住院手术室与门诊手术室面积的一般要求。与原《指南》的手术室相比,除了强调上述的麻醉所需的区域,现代手术室不仅仅要重视无菌的手术区域,而且必须关注移动诊断设备,或固定诊断设备的移动途径与范围。为此,2018版《指南》规定了无菌区、麻醉区、循环通道、设备移动通道等各种“功能区”。要注意这些功能区的定义、设置及其净空与间距的要求是可以随着手术技术进步与装备更新而变化的,这使得手术室的面积与配置设计的适应性与灵活性更强。各功能区及其要求表述如下:
1) “无菌区”(浅蓝色区域)是手术室内围绕患者的切口周围的手术区域。“无菌”术语意在不存在有害的微生物。除了要求医务人员在刷手后穿戴整套无菌服进入无菌区,所有进入这无菌区域的物品都要求无菌。在无菌区里的手术台、手术器械桌以及使用的特殊装置,在每一次使用前必须洁净、无菌。X射线仪、外科显微镜和其他难以清洗的装备都必须包裹无菌塑料布来维持其无菌。如一间面积为400 ft2 (37.2 m2)的住院手术室,要求手术台两侧与脚部各延伸3 ft(915mm)形成的无菌区域。
2) “循环通道”(橙色区域)是无菌区两侧各延伸3 ft(915mm)及脚部延伸2 ft(610mm)形成的空间。
3) “设备移动通道”(浅橙色区域)是循环通道两侧各延伸2 ft 6 in(762mm)及脚部延伸2 ft(610mm)形成空间,这可以根据移动设备的要求而变更。
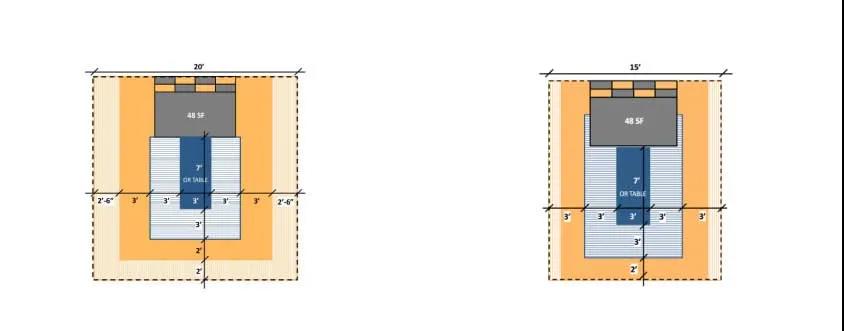
4) “麻醉工作区”(灰色区域)是在手术台头部需要设置8 ft×6ft(2440mm×1830mm),麻醉工作区后部(马赛克区域)是麻醉师与助手走动区域(见图4)。麻醉师或助理麻醉师应逗留在无菌区外,用隔层把他们与无菌区隔开。
至于门诊手术室,与门诊手术室相比只是没有设备移动通道,其他都是相同的(见图5)。
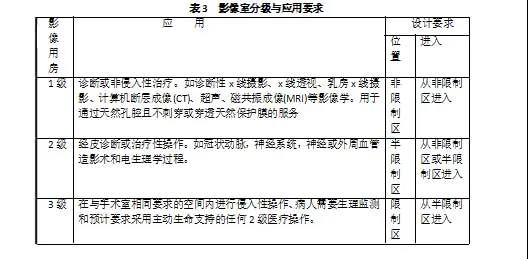
影像室分级及与外科操作室的适用性
如今影像装备不仅仅是提供成像服务,用于检查室或操作室的诊断或治疗。影像装备已成为了现代手术不可缺少的辅助手段,需要在实时影像学的引导下,进行侵入性操作。因此制定手术室的建设标准,必须同时考虑到影像装备如何与检查、治疗室,操作室与手术室相配合。2018版《指南》提出了新的影像室分类系统(见表4)。该分类系统是根据室内执行的外科操作类型及其特定要求,分类级别与外科操作分类一致。或者说,1级影像室适用于诊断或非侵入治疗,2级影像室与经皮诊断或治疗性操作结合的成像,3级影像室与手术过程结合的成像。
分类取决于所执行的操作类型和患者安全所需要的程度。分类中删除了介入影像,并将核医学纳入影像服务要求。
2018版《指南》不再规定的影像室用房的最小用房面积。因为影像设备更新很快,2018版《指南》规定所有类型的影像室的空间大小取决于房间中使用的影像设备周围的最小净空或间距要求,以及制造商的安装、使用和维护建议,以使这些用房的设计和布局更容易适应新技术和新设备的变化。
对于门诊影像设施,要求每三间1级影像室至少提供一个患者护理空间,以便患者接受现场医疗服务或注射非放射药物造影剂的制剂。
第2类和第3类房间应具有独立实体分隔的控制室。
2018版《指南》的启迪与思考
手术室建设标准或规范的主要任务之一是确定不同类型手术室合适的医疗环境,今天如何确定合适的手术环境的课题又一次提到议事日程来了!
6.1 2018版《指南》的启迪
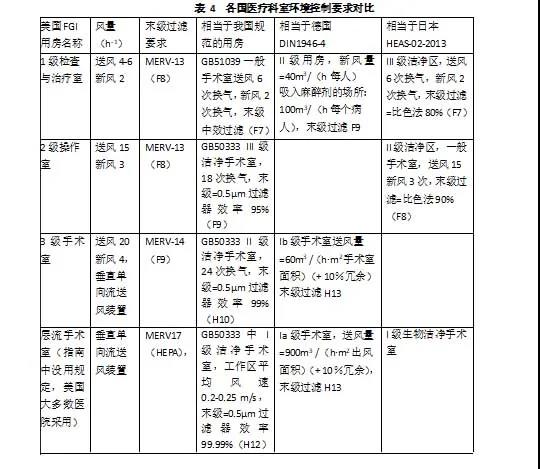
近年来多国陆续修订了医院建设标准与指南,如日本日本医院设备协会在2013年颁布了HEAS-02-2013《医院设施设计指南(空调设备篇)》[3],德国标准研究院(DIN)在2018年颁布了DIN 1946-4-2018:室内通风技术-第4部分《医疗建筑与用房通风空调》[4],对手术室的分级与建设要求还是沿用原有的以开放手术为主导的思路。美国医院设施指南协会颁布的2018版的《指南》提出了分级的新思路与环境控制的新措施。归纳为以下几点,给我们新的启迪,值得我们思考:
1) 基于开放手术、微创手术、无创手术共存的今天,2018版《指南》第一次提出用“侵入方式与深度”来定义外科操作临床科室,分为3个级别的科室,分别为检查-治疗室,操作室和手术室。并提出了相应的平面布局、辅房要求与控制措施[1]。
2) 手术归为外科操作中的一部分,是侵入性操作。由于《指南》提出的是最低要求,因此手术室就不再分级。高于该最低要求的手术室,如复合手术室,FGI将以“高于指南要求”的文本出版。
3) 2018版《指南》考虑到影像装备已成为检查、治疗室、操作室与手术室的一部分,根据室内执行的外科操作类型及其特定要求提出了影像室分类系统,并与外科操作分类保持一致。
4) 2018版《指南》提出手术室的面积由功能区来确定,影像室的面积由影像装备周围所需的最小净空或间距要求,及制造商的安装、使用和维护建议决定,这些新的规定使这些手术室与影像室的设计和布局更容易适应新技术和新设备的变化。
2018版《指南》确定的手术环境控制的最低要求20h-1换气4h-1新风(见表4)是世界手术环境控制的共识,与主要工业国家医院建设标准大致类似。如考虑到设计时采用的冗余度为1.1,则与我国《医院洁净手术部建筑技术规范》GB50333-2013和《综合医院建筑设计规范》GB51039-2014相关科室基本一致(见表4)。2016年世界卫生组织(WHO)颁布的《预防外科手术部位感染的全球指南》4.23节中也认为通风系统应送入经过滤空气在手术室中提供需要的正压。每小时需要20次换气来稀释在手术室中产生的且排除由周围区域进入的微生物。[5]
6.2 对2018版《指南》的思考
2018版《指南》的启迪触发了对我国手术室标准或规范的思考,这也许会改变我国原有的手术室体系,手术环境控制要求可能会提高。
2018版《指南》似乎将手术室归属于外科操作室中一类。但实质上是提高了医疗环境的控制要求。今后凡是涉及到侵入性操作都必须在手术室内进行,均要求20h-1换气其中4h-1新风,考虑到设计冗余度1.1,与GB50333-2013《医院洁净手术部建筑技术规范》的II级洁净手术室类似。因此《医院洁净手术部建筑技术规范》将II级洁净手术室作为标准手术室还是十分合理的。当前我国洁净手术部多是I级和III级洁净手术室为主体,很不理解。今后手术室建造将要求以II级洁净手术室为主,这与《医院洁净手术部建筑技术规范》原意是一致的。我们研究的重点,如送风装置、手术环境系统控制、造价与运行能耗等课题应该从I级洁净手术室转向II级洁净手术室,尤其要研究手术环境如何适用于当今的微创手术。
我们从来没有否定I级洁净手术室对手术环境的控制作用,但从不提倡泛用。正如德国DIN1949-4-2018标准再次强调的一样,I级洁净手术室还是需要的,特别对心脏与大血管外科、神经外科手术。对于一些微创手术,其可衡量的风险很高,需要随时转换为开放手术,尤其是复合手术,要求在I级洁净手术室内进行,并同时考虑3级影像室。
III级洁净手术室以后可能只用于操作室的环境控制,相对于我国目前操作室的现状,应该是提高了外科操作环境控制要求了,还要结合2级影像室来考虑。
今后只要经自然腔道的内窥镜诊断或治疗,要求符合《医院洁净手术部建筑技术规范》GB50333-2013中一般手术室要求,至少6h-1换气其中新风2h-1。
根据以上要求,配置适用的数字化与网络化,不要过度。不仅要考虑高级别手术室,也要考虑到一般手术室。数字化、网络化、智能化技术发展飞速,手术技术进步与装备更新换代很快,今天数字化、网络化、智能化配置不一定适合明天的手术与装备,今天的配置价格明天也许会降价。适用是金!
今后手术室标准如何变化值得我们思考。手术环境控制要适合微创手术,不能因为微创手术只有匙孔,环境控制掉以轻心。微创手术也带来了新的感染风险,如微创器材污染。近年有研究表明,腹腔镜手术中,患者皮下氧分压显著低于开放手术,切口感染率较高。微创手术器材十分精密,如腔镜、切割吻合器与腔镜组件的完善消毒以及在手术过程中维持无菌状态,甚至腔镜因温差而起雾等等都是感染控制的新课题。值得关注的是2018版《指南》与德国DIN1949-4-2018标准类似对手术无菌包的打开与器械桌提出了一定的条件与要求。
2018版《指南》分为3个独立文本,旨在缩小住院手术部规模,推行与规范日间手术中心、办公室手术以及护理设施的检查治疗室等,从根本上改变了医疗模式、改革医院体系、改进医疗方式,减少医疗周期、提高医疗效率、降低非医疗的能耗[1]。我国日间手术中心也正在有序推进,《日间手术中心设施建设标准》即将颁布。
7
结语
手术一次又一次的技术革命,推动着手术室建设与发展,对数字化、网络化、智能化不断地提出了新的要求,促进了数字化、网络化、智能化赋能技术的发展。反之,数字化、网络化、智能化也为手术室建设注入了新动能,推动了手术室的创新与升级。手术室建设标准与规范依据着手术自身发展的需求而不断进行修订。在开放手术、微创手术与无创手术共存的时代,微创手术与无创手术不断地替代着开发手术,美国FGI适应发展趋势提出新思路、新措施,不仅给我们启迪,也值得我们深思。对其他国家(包括我国)的手术室分类及手术环境控制是一种冲击,也许会改变医院建设的原有体系。
像手术室一类工艺性空调节能,强调的是合规、合适、合理。首先节能措施应该符合该工艺的相关标准或规范,其次节能措施要适合所服务的工艺,在这两个前提下才能提出合理的节能措施。因此,手术室节能措施更应该密切关注手术技术与手术室建设的重大变革与发展。
近年来,医疗工艺与手术室方面涌现出不少新事物,如通仓手术改变了我们传统的手术实施方式[7],日间手术改变了手术原有的医疗模式[8][9],一般手术无级别受控环境改变了我们的控制思路[10],手术环境变风量变级别改变了手术室的传统运行方式[11],恒压差变新风量配置增强了手术室抗疫能力而不单是节能[12],等等。可见实施“非能源效率”的节能措施。比传统提高“能源效率”的节能途径更多,节能效果更大,更易取得多赢的局面[6]。今后必将推出越来越多的新思维、新方式[2]、新措施、新装备,使我国手术室建设顺应手术技术的发展。
如何借鉴2018版《指南》,如何基于我国国情、自主知识产权与丰硕的工程实践,修订我国医院建设标准与规范,这需要医疗、感控、工程界等相关领域广大技术人员大家参与,一起商讨,共同努力。愿本文能成为引玉的一砖。
参考文献
1.刘燕敏,沈晋明.美国医院设计和建设新指南及主要修订内容[J].中国医院建筑与装备, 2019(6):36-40.
2.许钟麟.GB50333-2013《医院洁净手术部建筑技术规范》的特点与新思维[J].暖通空调, 2015,45(4):1-7.
3.沈晋明,刘燕敏.日本HEAS-02-2013《医院设备设计指南(空调设备篇)》简介[J].暖通空调,2015,45(5):1-6.
4.沈晋明,许钟麟,德国标准DIN1946-4-2018解读[J].暖通空调,2020,50(4):40-46.
5. World Health Organization. Global Guidelines for the Prevention of Surgical Site Infection.https://www.who.int/infection-prevention/publications/ssi-prevention-guidelines/en/
6.刘燕敏,沈晋明. 从非能源效率浅谈手术部节能[J].暖通空调,2020,50(1):64-68.
7.刘燕敏,李晓颖,杨咏梅,等.通仓交融手术室的沿革与拓展[J].中国医院建筑与装备, 2018(6):39-43.
8.沈晋明.建设医院日间手术中心(部)[J].中国卫生工程,2019(6):28-30
9.沈晋明,刘燕敏.“医疗办公大楼”——国外医院发展的新趋势[J].中国医院建筑与装备,2013(8):52-55.
10.沈晋明,刘燕敏,.无级别受控环境理念与应用[J].建筑环境与能源,2018(10):365-369.
11.沈晋明,刘燕敏,俞卫刚.级别与风量可变洁净手术室的建造与应用[J].中国医院建筑与装备,2014(3):52-54.
12.沈晋明, 刘燕敏.可实现“平战”转换的综合医院及通风空调设施设计[J].中国医院建筑与装备,2020(7):38-41.
文章来源:洁净园
本网站刊载的所有内容,包括文字、图片、音频、视频、软件等,如非标注为“原创”,则相关版权归原作者所有,如原作者不愿意在本网站刊登相关内容,请及时通知本站,我们将第一时间予以删除。